
Leer hoe je je bekkenbodem ruimte én kracht geeft met slimme ademhaling, houding en dagelijkse gewoontes. Je leest wat de bekkenbodem doet, hoe je klachten herkent (van urineverlies en verzakking tot pijn en aandrang) en welke oefeningen, ontspanning en leefstijltips direct helpen. Ook ontdek je wanneer je beter hulp zoekt bij een bekkenfysiotherapeut en welke behandelingen, hulpmiddelen en apps je herstel kunnen versnellen-voor meer controle en comfort in je dagelijks leven.
Wat is de bekkenbodem
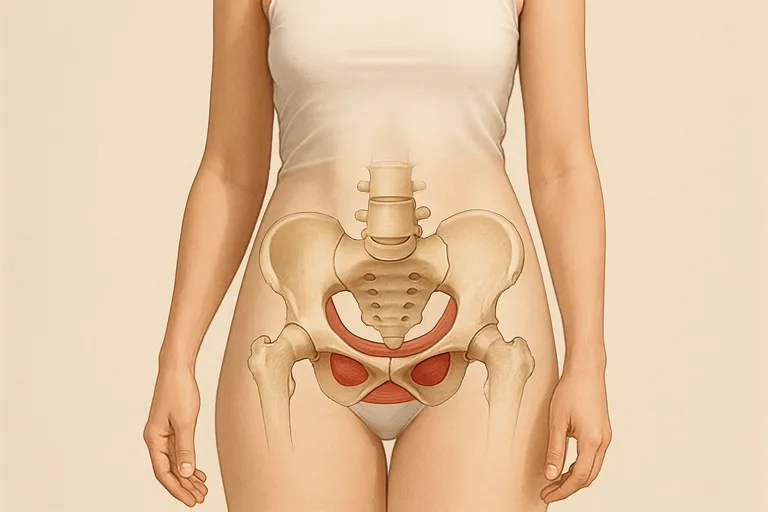
De bekkenbodem is een groep spieren en bindweefsel die als een hangmat de onderkant van je bekken afsluit, van je schaambeen naar je stuitje en tussen je zitbotten. Deze spieren dragen en beschermen je organen in het bekken: blaas en darmen, en bij vrouwen ook de baarmoeder en bij mannen de prostaat. Je bekkenbodem regelt samen met sluitspieren of je urine en ontlasting kunt ophouden en op het juiste moment kunt loslaten, speelt mee in je seksuele functie en helpt je romp stabiel te houden. Hij werkt nauw samen met je middenrif (je ademhalingsspier), je diepe buik- en rugspieren; bij inademen zakt de bekkenbodem soepel mee, bij uitademen spant hij licht aan.
Een gezonde bekkenbodem kan krachtig aanspannen, volledig ontspannen en soepel coördineren tijdens bewegen, hoesten, tillen en sport. Te slap kan leiden tot urineverlies of een verzakkingsgevoel, te gespannen tot pijn in bekken en onderrug, moeite met plassen of ontlasten en pijn bij seks. Je kunt je bekkenbodem voelen door te letten op subtiele bewegingen rond je anus en plasbuis tijdens ademen of door rustig het gevoel van optillen en daarna loslaten te oefenen. Door bewust met houding, ademhaling en dagelijkse gewoontes om te gaan, leg je de basis voor een sterke, ontspannen bekkenbodem.
Anatomie in het kort (spieren, bindweefsel en zenuwen)
De bekkenbodem bestaat uit meerdere lagen spieren die samen als een stevige, maar veerkrachtige slinger onder je bekken liggen. De diepe laag heet levator ani, een hefspiergroep die samen met de kleine stuitbeenspier (coccygeus) voor de basis van kracht en steun zorgt. Meer naar buiten liggen de kringspieren rond plasbuis en anus en de spieren van het perineum, die helpen bij sluiten, openen en fijne controle.
Bindweefsel, ook wel fascia en ligamenten genoemd, verbindt de organen met de bekkenwand en werkt als steunende “ophangbanden” die krachten verdelen. Zenuwen, vooral de pudenduszenuw (bekkenbodemzenuw), sturen de spieren aan en zorgen voor gevoel, samen met het autonome zenuwstelsel voor onbewuste functies. Alles werkt samen met je middenrif en diepe buik- en rugspieren voor soepele spanning en ontspanning.
Belangrijkste functies (steun, continentie, seksuele functie, houding)
Je bekkenbodem heeft vier kerntaken die elkaar continu aanvullen. Als steunspier houdt hij je bekkenorganen op hun plek en fungeert hij als schokdemper bij lopen, hoesten, niezen en tillen. Voor continentie zorgt hij samen met de sluitspieren voor nauwkeurige timing: stevig dicht bij inspanning en druk, gecontroleerd openen bij plassen en ontlasten. In je seksuele functie regelt hij doorbloeding, spanning en ontspanning, wat gevoel, opwinding en orgasme ondersteunt.
Voor houding en stabiliteit werkt je bekkenbodem samen met je middenrif en diepe buik- en rugspieren; zo beheer je de buikdruk en blijft je romp stabiel tijdens dagelijks bewegen en sport. Verstoorde coördinatie kan leiden tot urineverlies, verzakkingsgevoel, pijn of minder seksueel comfort.
Hoe voel je je bekkenbodem (lichaamsbewustzijn en ademhaling)
Je voelt je bekkenbodem het best in een rustige houding, zittend op je zitbotten of liggend met ontspannen buik en kaken. Adem laag en breed naar je ribben en buik; bij inademen zakt je bekkenbodem vanzelf een beetje mee, bij uitademen veert hij licht op. Leg eventueel een hand op je onderbuik of voel subtiel rond het perineum om de beweging op te merken. Stel je voor dat je een klein liftje zachtjes optilt of een blauwe bes voorzichtig naar binnen haalt: dat is een lichte aanspanning.
Richt je vooral op het gevoel van loslaten na die aanspanning, zonder je billen, bovenbenen of schouders te laten meedoen. Oefen dit een paar ademhalingen achter elkaar, langzaam en zonder te persen; zo groei je in lichaamsbewustzijn en controle.
[TIP] Tip: Voel je bekkenbodem; knijp zacht in, laat dubbel zo lang los.

Veelvoorkomende klachten en oorzaken
Bekkenbodemklachten lijken vaak op alledaagse ongemakken, maar hebben meestal een duidelijke oorzaak. Je kunt last hebben van urineverlies bij hoesten, lachen of sporten, plotselinge aandrang, moeite met plassen of ontlasten, wind- of ontlastingsverlies, een zwaar of naar beneden trekkend gevoel in de vagina of het bekken, pijn in bekken, onderrug of tijdens seks, en bij mannen soms erectie- of ejaculatieproblemen. Vaak spelen zowel te slappe als te gespannen spieren een rol: een onderactieve bekkenbodem geeft minder steun en sluiting, een overactieve bekkenbodem kan juist pijn, moeite met ontspannen en “niet goed leegplassen” geven.
Oorzaken zijn uiteenlopend: zwangerschap en bevalling, hormonale veranderingen rond de menopauze, prostaatoperaties, littekenweefsel, chronisch hoesten of veel persen bij obstipatie, zwaar tillen en high-impact sport zonder goede ademdrukcontrole, maar ook stress, hoge ademhaling en langdurig zitten. Met het ouder worden kan de kwaliteit van bindweefsel afnemen, wat klachten versterkt. Het goede nieuws: met gerichte begeleiding en slimme zelfzorg zijn de meeste klachten goed te verbeteren.
Signalen van disbalans (incontinentie, verzakking, pijn, seksuele klachten)
Signalen dat je bekkenbodem uit balans is, herken je aan kleine maar hardnekkige ongemakken. Bij incontinentie verlies je druppels urine bij hoesten, lachen of springen, of voel je plots sterke aandrang en haal je soms net het toilet niet. Een verzakking merk je als een zwaar, drukkend gevoel laag in je bekken of vagina, alsof er een balletje zit of iets naar beneden zakt, soms met meer moeite om je blaas of darmen leeg te krijgen.
Pijn kan zeurend of scherp zijn in bekken, onderrug, stuit of rond de bekkenbodem, en toenemen bij zitten, plassen of ontlasten. Seksuele klachten uiten zich in minder gevoel, pijn bij penetratie of problemen met opwinding of orgasme. Ook voortdurend aanspannen zonder los te laten, of juist geen kracht kunnen maken, zijn duidelijke waarschuwingssignalen.
Oorzaken en risicofactoren (zwangerschap, menopauze, prostaatoperatie, overbelasting, obstipatie)
Bekkenbodemklachten ontstaan vaak door een combinatie van belasting en verminderde weefselkwaliteit. Tijdens zwangerschap en bevalling rekken spieren en bindweefsel op en kunnen zenuwen geprikkeld raken, waardoor steun en sluiting tijdelijk of langer verzwakken. Rond de menopauze zorgt minder oestrogeen voor afname van collageen en doorbloeding, wat de veerkracht van spieren en fascia vermindert. Na een prostaatoperatie kun je last krijgen van verlies aan sluitkracht en zenuwschade, met moeite om urine op te houden.
Overbelasting door zwaar tillen, veel springen, chronisch hoesten of verkeerd persgedrag verhoogt de buikdruk en zet druk op je bekkenbodem. Obstipatie met hard persen werkt dit extra in de hand. Leeftijd, bindweefselzwakte, overgewicht en stressvolle, hoge ademhaling vergroten het risico verder.
Wanneer je hulp zoekt
Je zoekt hulp als bekkenbodemklachten langer dan een paar weken blijven hangen, terugkomen of je dagelijks leven beperken. Denk aan urineverlies bij bewegen, plotselinge aandrang, moeite met plassen of ontlasten, pijn rond bekken of stuit, pijn bij seks of een zwaar, naar beneden trekkend gevoel. Ook na zwangerschap en bevalling, rond de menopauze of na een prostaatoperatie is het slim om vroeg aan de bel te trekken, zeker als je merkt dat spanning en ontspanning niet goed lukken.
Een bekkenfysiotherapeut is rechtstreeks toegankelijk en helpt je met onderzoek, advies en gerichte training; bij twijfel kun je altijd via je huisarts. Krijg je plots hevige pijn, koorts of bloed in urine of ontlasting, neem dan direct contact op met je huisarts.
[TIP] Tip: Vermijd persen; adem uit tijdens tillen en toiletgang om spanning te verminderen.

Oefeningen en zelfzorg
Met gerichte oefeningen en slimme dagelijkse gewoontes bouw je een sterke én soepele bekkenbodem op. Begin met voelen: adem rustig naar je ribben en buik, en til bij de uitademing je bekkenbodem zachtjes op alsof je een liftje één verdieping omhoog brengt; laat daarna volledig los. Houd een aanspanning 3-5 seconden, ontspan twee keer zo lang, en herhaal 8-12 keer, 1-2 keer per dag. Voeg korte, snelle “knijpjes” toe voor reactie bij hoesten of springen. Kun je niet goed ontspannen of ervaar je pijn, richt je dan eerst op loslaten met lang uitademen, warme adem richting perineum en zachte mobiliteit van heupen en bekken.
Integreer de “knack”: een lichte aanspanning net vóór je hoest, tilt of landt. Let op leefstijl: drink voldoende, eet vezelrijk en ga op tijd naar het toilet zonder te persen; steun je voeten op een krukje en leun iets voorover om makkelijker te ontlasten. Til dicht bij je lichaam, verdeel belasting in je sport en houd je adem vloeiend. Consistentie is belangrijker dan intensiteit; bouw rustig op en vraag zo nodig begeleiding van een bekkenfysiotherapeut.
Bekkenbodemspieroefeningen (kegels): techniek, ademhaling en dosering
Start met rustig ademen: bij inademen laat je je buik en bekkenbodem ontspannen zakken, bij uitademen til je je bekkenbodem zachtjes op alsof je een liftje één etage omhoog beweegt. Voel de aanspanning rond plasbuis en anus zonder je billen, buik of bovenbenen mee te laten doen, en laat daarna volledig los. Werk naar 3-5 seconden vasthouden met 6-10 seconden ontspanning, 8-12 herhalingen, 1-2 keer per dag.
Voeg korte, snelle knijpjes toe voor reactiekracht bij hoesten of springen, en bouw later op naar 8-10 seconden vasthouden. Varieer in houdingen: lig, zit, stand en tijdens bewegen. Kwaliteit gaat vóór kracht; als loslaten moeilijk is of je pijn voelt, focus je eerst op langere uitademingen en volledige ontspanning voordat je zwaarder traint.
Ontspanning en coördinatie bij een overactieve bekkenbodem
Bij een overactieve bekkenbodem draait het om loslaten, verlengen en betere timing. Begin met lage, brede ademhaling: voel bij inademen je buik en flanken uitzetten en laat je zitbotten zacht uit elkaar wijken; bij uitademen verzacht je kaken, tong en buik. Gebruik een beeld, alsof een hangmat smelt en zwaarder wordt. Train coördinatie met zacht contract-relax: 2 seconden heel licht optillen, daarna 6-8 seconden volledig loslaten en navoelen.
Voeg rustige mobiliteit toe zoals bekkenwiegjes, een bekkenklok en ondersteund hurken of child’s pose, zonder rekpijn. Op het toilet zet je voeten op een krukje, leun iets voorover en adem lang uit; niet persen. Laat zware corebraces en de “knack” tijdelijk achterwege. Blijft spanning of pijn, plan begeleiding bij een bekkenfysiotherapeut.
Leefstijl en dagelijkse gewoontes (toiletgedrag, vezels, tillen, sport)
Je bekkenbodem vaart wel bij rustige routines. Ga op tijd naar het toilet zonder te haasten, zit ondersteund met je voeten op een krukje, leun iets voorover en adem lang uit zodat je niet hoeft te persen; vermijden van “voor de zekerheid” plassen helpt je blaas trainen. Eet vezelrijk met groente, fruit en volle granen en drink verspreid over de dag voldoende water, zodat je ontlasting soepel blijft en je minder druk zet op je bekkenbodem.
Til dicht bij je lichaam, gebruik je benen, houd je adem vloeiend en voorkom hard persen; een lichte aanspanning net vóór de inspanning kan steun geven. In sport bouw je belasting geleidelijk op, kies voor goede techniek en combineer kracht met mobiliteit en ademhaling voor duurzame controle.
[TIP] Tip: Span bekkenbodem 5 seconden, ontspan 10, herhaal tienmaal, driemaal daags.

Diagnostiek en behandelingen
Bij diagnostiek kijkt een bekkenfysiotherapeut of arts naar je klachtenpatroon, triggers en dagritme. Je bespreekt plassen, ontlasten, pijn en seks, soms met een kort dagboek. Daarna volgt lichamelijk onderzoek: houding, ademhaling en buikdrukstrategie, en uitwendig of – met jouw toestemming – inwendig onderzoek om spanning, kracht, ontspanning en coördinatie te beoordelen en een eventuele verzakking in te schatten. Zo wordt duidelijk of je bekkenbodem eerder te slap, te gespannen of vooral ontregeld is. Aanvullend kan biofeedback (visuele terugkoppeling via sensors), echografie of een blaasfunctietest helpen. De behandeling start meestal conservatief: duidelijke uitleg, leefstijnaanpassingen, toiletcoaching, adem- en ontspanningstechnieken en gerichte kracht- en coördinatietraining, eventueel ondersteund met biofeedback, echogeleide training of elektrische stimulatie bij zwakke activatie.
Hulpmiddelen zoals een pessarium bij verzakking, glijmiddel en lokale oestrogeencrème na de overgang of dilatoren bij pijn kunnen het herstel versnellen. Bij hardnekkige klachten zijn medische opties mogelijk: medicatie tegen aandrang, botuline-injecties in overactieve spieren of blaas, neuromodulatie (zenuwstimulatie) en chirurgie bij ernstige verzakking of stressincontinentie; bij mannen na een prostaatoperatie soms een sling of kunstmatige sluitspier. Met een persoonlijk plan, realistische doelen en regelmatige evaluatie bouw je stap voor stap aan minder klachten en meer vertrouwen in je lijf.
Diagnostiek en behandeling door de bekkenfysiotherapeut (onderzoek, biofeedback, advies)
Bij een bekkenfysiotherapeut start je met een intake: je bespreekt klachten rond plassen, ontlasten, pijn en seks, vaak aangevuld met een kort dagboek. Daarna volgt onderzoek naar houding, ademhaling, buikdruk en bekkenbodemfunctie; uitwendig of – met jouw toestemming – inwendig om spanning, kracht, uithoudingsvermogen en coördinatie te meten. Biofeedback kan helpen: via sensoren of echo krijg je realtime beeld op een scherm, zodat je ziet wanneer je goed aanspant of juist loslaat.
Op basis hiervan krijg je persoonlijk advies over toiletgedrag, ademhaling, drink- en vezelpatroon, tiltechniek en een helder oefenprogramma met dosering en opbouw. Je oefent thuis, eventueel met een app of reminders, en evalueert regelmatig zodat het plan wordt bijgesteld of, als nodig, afgestemd met je huisarts of specialist.
Medische opties bij hardnekkige klachten (pessarium, medicatie, injecties, chirurgie, neuromodulatie)
Onderstaande tabel vergelijkt medische opties wanneer bekkenfysiotherapie onvoldoende resultaat geeft, met indicaties, werkwijze en belangrijkste aandachtspunten.
| Optie | Indicaties (voorbeelden) | Werking/procedure | Resultaten en aandachtspunten |
|---|---|---|---|
| Pessarium | Symptomatische verzakking (POP) graad 1-3; soms bij stress-incontinentie (continence-pessarium) | Siliconen hulpmiddel in de vagina dat organen ondersteunt; aanmeten door zorgverlener; zelfzorg en periodieke controle | Vaak directe verlichting van druk/”bol” gevoel; bijwerkingen: meer afscheiding, irritatie, zelden erosie; controle elke 3-12 mnd en goede hygiëne |
| Medicatie | Overactieve blaas/urge-incontinentie; postmenopauzale urogenitale atrofie met mictieklachten | Antimuscarinica of beta-3-agonisten verminderen blaascontracties; lokaal vaginaal oestrogeen verbetert slijmvlies/weefsel | Minder urgency/lekken na 2-4 weken; bijwerkingen: droge mond/obstipatie (antimuscarinica), bloeddrukstijging (mirabegron), zelden retentie; combineren met blaastraining |
| Injecties | Refractaire OAB/urge-incontinentie (botulinetoxine A); stress-incontinentie (urethrale bulking); myofasciale bekkenpijn (triggerpoints) | BTX-A intravesicaal via cystoscopie; bulking-middel rond urethra; lokaal anestheticum ± corticosteroïd in spier | BTX-A: 50-70% symptoomreductie, effect 6-9 mnd; risico: UWI, tijdelijke retentie (soms katheterisatie). Bulking: direct, vaak tijdelijk; risico: dysurie/UWI. Triggerpoints: variabele pijnreductie, napijn |
| Chirurgie | Ernstige/symptomatische prolaps of stress-incontinentie na falen conservatieve therapie | Mid-urethrale sling; prolapsreparatie (native tissue, sacrocolpopexie); in selectie sfincterplastiek | Kans op duurzame verbetering hoog; risico’s: bloeding, infectie, pijn, retentie, de novo urgency; hersteltijd weken; transvaginale mesh is beperkt/strikt gereguleerd |
| Neuromodulatie | Therapieresistente OAB/urge-incontinentie, niet-obstructieve retentie; fecale incontinentie; soms chronische bekkenpijn | PTNS: wekelijkse 30-min stimulatie via naald bij enkel (10-12 sessies + onderhoud); sacral nerve modulation: proefstimulatie S3, bij respons implantatie | Bij responders 50-80% symptoomreductie; PTNS minimaal invasief; SNM: risico’s implantaat (pijn, lead-migratie, infectie); apparaatcontrole/batterij nodig |
Kies bij voorkeur de minst invasieve optie die past bij jouw klachten en doelen; beslis samen met je arts op basis van een duidelijke diagnose. Combinatie met bekkenfysiotherapie vergroot vaak de kans op blijvend resultaat.
Als oefeningen en zelfzorg onvoldoende helpen, kun je medische opties inzetten. Een pessarium ondersteunt de vaginawand en verlicht verzakkingsklachten; er zijn ook continentiemodellen voor stressincontinentie. Medicatie richt zich vooral op aandrangincontinentie, zoals anticholinergica of beta-3-agonisten; lokale oestrogeencrème kan na de overgang het slijmvlies en weefselkwaliteit verbeteren. Injecties omvatten bulking agents rond de plasbuis bij stressincontinentie of botuline in overactieve bekkenbodem- of blaasspieren.
Chirurgie varieert van een mid-urethrale sling of kunstmatige sluitspier tot verzakkingscorrecties. Neuromodulatie stimuleert zenuwen om de blaas-bekkenbodemreflex te kalmeren, bijvoorbeeld via tibiale of sacrale zenuwstimulatie. De keuze hangt af van je diagnose, doelen en eerdere resultaten, en volgt meestal een stapsgewijze aanpak.
Hulpmiddelen en apps die je training ondersteunen
Slimme hulpmiddelen kunnen je bekkenbodemtraining concreet en motiverend maken. Met biofeedbacktrainers met een vaginale of rectale sensor zie je op je telefoon of je echt aanspant en weer volledig loslaat, wat voorkomt dat je onbewust je billen of buik overneemt. Apps met een metronoom, ademhalingscue en opbouwschema helpen je doseren en herinneren je aan je sessies met zachte reminders.
Een blaasdagboek in de app geeft inzicht in drinken, plassen en aandrang, zodat je patronen herkent. Ook eenvoudige tools zoals een timer, een voetenkrukje voor op het toilet en een spiegel voor feedback zijn zinvol. Let op gebruiksgemak, hygiëne en privacy van de app, en stem de keuze af met je bekkenfysiotherapeut zodat het past bij jouw doelen en niveau.
Veelgestelde vragen over bekkenbodem
Wat is het belangrijkste om te weten over bekkenbodem?
De bekkenbodem is een netwerk van spieren, bindweefsel en zenuwen dat blaas, baarmoeder/prostaat en darm ondersteunt. Het regelt continentie, seksuele functie en houding. Via ademhaling en lichaamsbewustzijn kun je spanning voelen, sturen en ontspannen.
Hoe begin je het beste met bekkenbodem?
Begin met rustig ademhalen: op inademing laat je los, op uitademing lift je subtiel rondom plas- en anusopening, daarna volledig ontspannen. Doseer kort-lang-herhalingen, forceer niet. Let op toiletgedrag, vezels, tillen. Twijfel? Raadpleeg bekkenfysiotherapeut.
Wat zijn veelgemaakte fouten bij bekkenbodem?
Veelgemaakte fouten: adem inhouden of naar beneden persen, alleen knijpen zonder ontspannen, te vaak trainen bij overactiviteit, oefenen tijdens plassen, slechte houding, inconsistentie. Negeren van pijn of lekkage vertraagt herstel. Vraag tijdig professionele begeleiding.